Boletim Informativo Nº 59
Download
Dr Guilherme Evangelista Rezende
Introdução:
Os aneurismas de artérias viscerais (AAV) e pseudoaneurismas de artérias viscerais (PAV) são definidos como dilatações arteriais que afetam as artérias celíaca, mesentérica superior ou inferior e seus ramos. Os AAV e PAV são relativamente raros, o que gera baixa suspeição, mas, entre eles, os aneurismas de artéria esplênica e aneurismas da artéria hepática (AAH) são os mais frequentes. Os AAH foram descritos pela primeira vez em 1903, pelo anatomista James Wilson.
Um aneurisma arterial verdadeiro é definido como uma dilatação de, pelo menos, uma vez e meia o diâmetro do vaso, permanente e localizada, que envolva as três camadas de sua parede. De outro modo, um pseudoaneurisma é uma ruptura arterial localizada da íntima e camada média, mas que permanece revestido por adventícia ou tecido perivascular.
Entre as etiologias conhecidas, destacam-se aterosclerose, trauma abdominal, procedimentos cirúrgicos, doenças degenerativas, infecções, doença vascular do colágeno e anomalias congênitas. Por vezes, o atraso no diagnóstico e a alta tendência a ruptura podem ocasionar hemorragias graves.
A localização dos AAH, em 80% dos casos, é extra-hepática. Desses, 60% são localizados na artéria hepática comum, 30% na artéria hepática direita e 5% na hepática esquerda. Sua incidência é maior entre 50-60 anos de idade, sendo duas vezes mais comum em homens. Acredita-se que ocorre em 0,002% da população.
Os AAH podem não apresentar sintomas por um longo período de tempo, sendo diagnosticados incidentalmente ou em autópsias. Desse modo, as manifestações clínicas podem ser inespecíficas, bem como o exame físico, especialmente nos casos sem repercussão hemodinâmica.
Sintomas:
A maioria dos casos de aneurismas da artéria hepática são assintomáticos. No entanto, se o aneurisma aumentar de tamanho ou romper, os seguintes sintomas podem ocorrer:
- Dor abdominal: Dor no hipocôndrio direito (região abdominal superior direita) ou dor em outras áreas do abdômen.
- Dor nas costas: Dor que se irradia para as costas, especialmente se o aneurisma estiver pressionando a coluna vertebral.
- Sangramento: Em caso de ruptura do aneurisma, pode ocorrer hemorragia interna e sangramento no trato digestivo.
- Icterícia: Se o aneurisma romper dentro do ducto biliar comum, pode ocorrer icterícia (amarelamento da pele e olhos) devido à obstrução do fluxo de bile.
- Peritonite: Se o aneurisma romper no peritônio (membrana que reveste o abdômen), pode ocorrer peritonite (inflamação do peritônio).
O atraso no diagnóstico pode ocasionar ruptura do vaso, hemorragia e risco de morte. Estima-se que o risco de ruptura varie entre 20 a 80% e, muitas vezes, ocorre para dentro da árvore biliar, ocasionando cólica biliar, hemorragia gastrointestinal e icterícia. A ruptura é uma entidade clínica associada a alta morbimortalidade, a menos que seja tratada prontamente. Estima-se que a ruptura tenha letalidade de 21%.
Diagnóstico:
O diagnóstico geralmente é feito através de exames de imagem, como:
- Ultrassonografia:
Um método não invasivo para identificar aneurismas e avaliar a condição da artéria.
- Tomografia Computadorizada (TC): Permite visualizar o aneurisma em detalhes e avaliar sua extensão e localização.
- Ressonância Magnética (RM): Oferece uma imagem mais detalhada da artéria e do aneurisma, especialmente em casos mais complexos.
- Angiografia: Um exame invasivo que permite visualizar a artéria hepática e o aneurisma com o uso de contraste radiopaco. Permite evidenciar o tamanho, a forma e a localização do aneurisma, permitindo uma programação terapêutica, além de delimitar a eventual presença de circulação colateral.
Os AAH, por apresentarem maior risco de ruptura em comparação com outros locais, são comumente abordados.
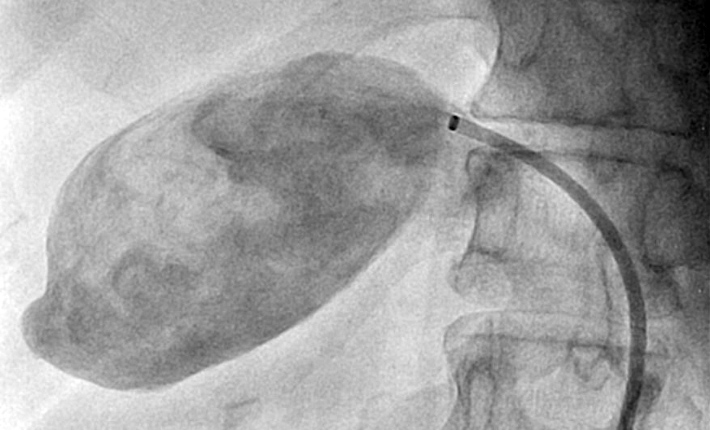
Tratamento:
O tratamento depende do tamanho e da localização do aneurisma, da presença de sintomas e do risco de ruptura. Objetivando excluir o saco aneurismático da circulação, preservando o fluxo distal, e pode ser realizado por abordagem cirúrgica ou por terapia endovascular, em relação ao tratamento dos AAH, as Diretrizes da Society for Vascular Surgery (SVS) estabelecem que, para pacientes assintomáticos, sem comorbidades significativas, a recomendação é reparar os AAH com diâmetro maior que 2,0 cm ou com crescimento maior que 0,5 cm/ano. Já em pacientes com comorbidades, recomenda-se o reparo aberto, caso o AAH seja maior que 5,0 cm.
A abordagem endovascular vem ganhando espaço no tratamento dos AAH, especialmente em procedimentos eletivos, devido à alta taxa morbimortalidade na cirurgia aberta. A principal vantagem é a menor invasividade, especialmente útil para pacientes de alto risco. Sendo assim, essa abordagem é inicialmente recomendada para todos os AAH que sejam anatomicamente viáveis, ou seja, quando é possível manter a circulação arterial para o fígado. As abordagens intervencionistas no AAH podem ser realizadas através de implante percutâneo de endopróteses para exclusão endovascular do aneurisma, através da oclusão da artéria hepática (por embolização) ou através do reparo cirúrgico aberto da dilatação arterial (ressecção cirúrgica com interposição de enxerto). Em relação às técnicas endovasculares, uma vez que a manutenção da perfusão do órgão distal é importante, o stent recoberto é sempre preferível à embolização em espiral. Os procedimentos reconstrutivos são indicados, principalmente, quando uma vascularização colateral para o segmento hepático relacionado não estiver presente.
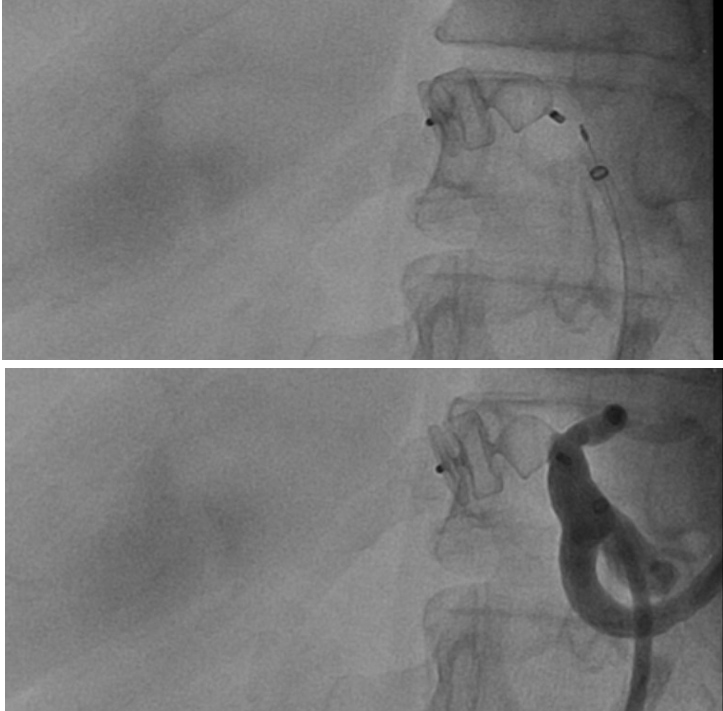
Prognóstico:
O prognóstico de um aneurisma da artéria hepática varia dependendo do tamanho, localização e do tratamento realizado. A ruptura de um aneurisma é uma emergência médica e pode levar à morte se não for tratada prontamente. No entanto, com tratamento adequado, a maioria das pessoas podem ter uma vida normal e expectativa de vida prolongada.